Salud
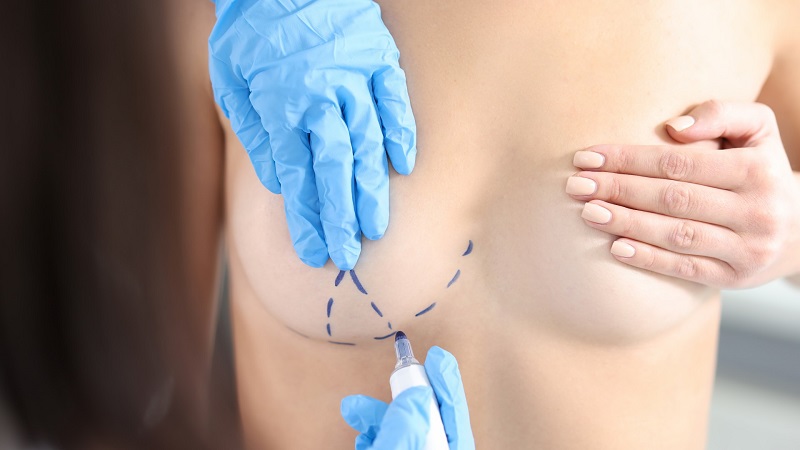
Hablan los fabricantes de implantes mamarios
Por Alejandra Buitrago.-Ante el fuerte debate, especulaciones y mensajes contradictorios que se han lanzado en las redes relacionados con el denominado Síndrome Asia que podría afectar miles de personas, la Academia Colombiana de Cirugía Plástica le pidió oficialmente su concepto a la FDA a fin de aclarar la información.
El presidente de la ACPRE, Roberto Torregrosa Herrera, manifestó que esa decisión se tomó debido a que los recientes comentarios observados en medios de comunicación y redes sociales asociando posibles enfermedades a la colocación de implantes mamarios y otros dispositivos con silicona y puntualmente el Síndrome de ASIA, han originado un aumento inusitado de consultas por parte de pacientes a los cirujanos plásticos e incluso mastólogos.
Agregó que desde hace dos o tres años se han venido documentando algunos casos de personas con síntomas y signos como cefalea, dolores articulares, adinamia, entre otros, pero que ello ha ocurrido a unas personas con implantes y otras sin implantes.
Explicó que ante la sospecha muchas pacientes han decidido retirarse los implantes, y no obstante persisten los síntomas, mientras que otras reportan mejoría.
“Al día de hoy no existen una casuística importante, ni estudios suficientes que aboquen a la OMS, como tampoco a los organismos reguladores de la salud pública en el mundo a emitir pronunciamientos concluyentes ni definitivos frente a este síndrome”, dijo.
Indicó que es por esto que la Academia colombiana de cirugía plástica reconstructiva estética ACCPRE, como sociedad científica nos vemos en la obligación de compartir a la opinión pública la siguiente información:
“Sabemos que mucha de esta información genera confusión y su veracidad frecuentemente no es comprobable. Es por eso que a menudo resulta fundamental consultar con fuentes serias y confiables, donde estas referencias sean analizadas con rigurosidad. Las sociedades científicas como ACCPRE son fuentes de consulta asertiva que gozan de prestigio y estándares de credibilidad altísimos dada su estructura de grandes y reconocidos profesionales especialistas en estos temas”, dijo Torregrosa.
Invitó a mantener la tranquilidad entretanto no exista un pronunciamiento oficial y contar con la garantía y el apoyo permanente de los médicos.
Por su parte también se pronunciaron la Sociedad Colombiana de Cirugía Plástica, SCCPR, así como la Sociedad de Reumatología y numerosos especialistas de amplio reconocimiento ya que la bola de nieve se comenzó a crecer cuando famosas actrices y presentadoras de televisión reconocieron y sentaron su posición a favor o en contra de los implantes mamarios relacionándolos con el Síndrome Asia.
Ernesto Barbosa, expresidente de la Sociedad Colombiana de Cirugía Plástica, opinó que este debería llamarse síndrome autoinmune ocasionado por elementos externos o coadyuvantes pues ello se podría dar incluso entre quienes introducen cualquier material o sustancia ajenos al cuerpo que va desde polímeros o aceites industriales, hasta válvulas cardiacas incluso los tatuajes.
Luis Quintero Zuluaga, representante en Colombia de la multinacional brasilera Silimed, fabricante de diversos implantes, entre ellos los mamarios, dijo que a la fecha tienen más de cuatro millones de pacientes implantados no han recibido reportes frente a este tema y que con más de 45 años de experiencia tienen un departamento de investigación que hace seguimiento constante a cualquier evento. “Debemos dar tranquilidad a las personas de que son implantes totalmente seguros”, concluyó.
Bogotá, D. C, 2 de abril de 2023

Se trata de un simposio organizado por la Sociedad Colombiana de Cirugía Plástica Estética y Reconstructiva (SCCP), el cual tendrá lugar en el Hotel Estelar de Cartagena desde este 17 al 18 de marzo.
Con una atractiva agenda de contenidos impartidos por médicos especialistas de talla nacional e internacional, la Sociedad Colombiana de Cirugía Plástica Estética y Reconstructiva (SCCP), realizará el Simposio de Seguridad del Paciente.
El evento tendrá lugar en el Hotel Estelar de la emblemática ciudad Cartagena de Indias y reúne a 300 cirujanos plásticos y Anestesiólogos de todo el país, entre ellos, científicos y especialistas que han logrado un avance significativo en torno a este tema.
Los profesionales de estas ramas compartirán experiencias y fortalecerán conocimientos a través de una nutrida línea temática, elaborada con rigurosidad por el Comité Organizador de este evento.
El listado de estos contenidos contempla el abordaje de la Seguridad el Paciente, uno de los pilares fundamentales para la Sociedad Colombiana de Cirugía Plástica Estética y Reconstructiva (SCCP).
“Los profesionales de nuestra rama compartirán experiencias relevantes en torno a la Seguridad del Paciente, desde el preoperatorio, intraoperatorio, y postoperatorio. En cada uno de estos pasos trabajamos creando procesos cada vez más seguros para la atención de los pacientes”, resaltó la doctora María Isabel Cadena Ríos, Presidente de SCCP.
Hipotermia, enemigo silencioso en cirugía plástica, riesgos, prevención y control, es otros de los ejes temáticos que hacen parte de esta agenda académica.
El intercambio de conocimientos también incluye conocimientos enfocados sobre ‘Seguridad en el Uso de Tecnologías’, ‘Manejo y Estrategias no quirúrgicas en fibrosis postoperatorias’, ‘Aspectos claves en rinoplastia estética: Cuidando lo funcional’, ‘Ecografía en el diagnóstico y seguimiento de accidentes vasculares entre otros.
Contará además con reconocidos expositores: Celso Bohórquez, Francisco Villegas, Hernán Amarís, Ernesto Barbosa, Minyor Avellaneda, Rolando Prada y Nora Stanford, Diana Giraldo y Claudia González.
De igual manera participarán miembros del Comité de Seguridad en México: doctores Rodrigo Domínguez Millán y Estela Vélez.
En igual sentido habrá un panel sobre Síndrome de Asia, un tema controvertido y de actualidad, con la participación del Presidente de la Asociación Colombiana de Reumatología (ASOREUMA), Doctora Ana María Arredondo y el Presidente de la Federación Iberoamericana de Cirugía Plástica (FILACP), Germán Vargas.
Para la SCCP es relevante este encuentro académico, ya que a través de estas líneas temáticas se dan a conocer aspectos fundamentales y tendencias mundiales sobre prácticas clínicas que permitirán a estos profesionales de la salud brindar una atención especializada en materia de Seguridad del Paciente.
Bogotá, D. E, 15 de marzo de 2023
Ecos Salud.

Con el objeto de que las EPS dejen de ser juez y parte con la denominada integración vertical, porque tienen sus propias IPS y se contratan entre sí mismas, el Gobierno le propone que se conviertan en Redes de Prestaciones de Servicios de Salud.
La ministra de salud, Carolina Corcho, fue contundente en señalar que “Vamos a formular un mecanismo serio de transición para transformar radicalmente el sistema en Colombia. La salud es el sector social más importante del país al que pertenecen 51 millones de colombianos, por lo que debe de dejar de ser un negocio para unos pocos”.
El Gobierno tiene previsto presentar dicha iniciativa a consideración del Congreso a partir del 16 de febrero del 2023, en ese sentido le sigue apostando a dicha reforma con un estudio que vienen llevando a cabo expertos en el tema, para abrir el debate en las cámaras legislativas.
También se tiene previsto incluir en el proyecto la unificación del régimen y la desaparición de las autoridades de servicios. “Los regímenes contributivo y subsidiado van a desaparecer y se unificarán en uno solidario. Se acabará la competencia, primará el derecho fundamental a la salud”, resaltó la ministra Corcho.
Agregó que “Se terminará la perversión de la autorización de servicios. En las clínicas y hospitales se constituirán junta de autorregulación médica que será absolutamente estricta. Es decir, los médicos podrán prescribir, pero tendrán que rendir cuentas a sus pares semanalmente, con fin de prestar un servicio adecuado a quién realmente lo necesite”, puntualizó Carolina Corcho.
Salvar Empresas Sociales del Estado
El superintendente Nacional de Salud, Ulahy Beltrán López, afirmó que el heredado modelo actual de venta de servicios, plantea indicadores financieros de imposible cumplimiento, especialmente en los municipios más pequeños en donde esa comunidad pobre el único patrimonio que tiene es su hospital. ”Este es un gobierno que está comprometido con la red pública, por eso vamos a terminar con todo lo que está conduciendo a acabar con las empresas sociales del estado”, indicó Beltrán López.
La directora ejecutiva de la Asociación de Hospitales públicos (ACESI), Olga Lucía Zuluaga Rodríguez, dijo que “un mecanismo idóneo es la consolidación de las redes integrales que tienen que estar conformadas por prestadores públicos y privados”.
Señaló que se debe trabajar conjuntamente, sin embargo enfatizó que hay que tener en cuenta que “somos únicos prestadores en 750 municipios del país y es en esas localidades en donde hay mayores problemas de inequidad, debido a la dispersión geográfica, por las debilidades en la infraestructura hospitalaria”.
Bogotá, D. C, 27 de noviembre de 2022
Redacción Ecos Actualidad

Así lo afirmó la representante a la cámara del partido de la U, Saray Robayo Bechara, quien advirtió que los impuestos aprobados en la Reforma Tributaria, por si solos, no modificarán los hábitos alimenticios de los hogares de menores ingresos, ”por el contrario, al aumentar el costo de adquisición del valor de los productos se podría incrementar el número de colombianos que no comen tres veces al día, superando incluso la alarmante cifra de 21 millones que el DANE ha detectado”.
Dijo que el Gobierno debe ofrecer alternativas saludables a los hogares de menores ingresos para complementar las medidas impositivas y no afectar la posibilidad que debe tener cada colombiano a una alimentación nutritiva y saludable.
La congresista Robayo Bechara señaló que es vital que se adelanten los estudios y las investigaciones a las que se comprometió el Gobierno, tras destacar que no se debe seguir permitiendo que comer para los colombianos sea un lujo, cuando millones no pueden alimentarse adecuadamente dada la pobreza monetaria, puntualizó.
Fue enfática en afirmar que la situación actual donde se asoma una recesión y sigue cabalgando la inflación y el precio del dólar, va a afectar a los colombianos de todos los niveles, principalmente a las clases menos favorecidas.
De otra parte agregó que “Incrementar desmedidamente la carga tributaria al sector minero y de hidrocarburos, que aportan más del 6% del PIB, puede poner en riesgo la seguridad energética del país”.
Dijo que para mejorar el recaudo y no perjudicar con más impuestos a las personas naturales y a las empresas, se deben buscar medidas más contundentes para corregir la elusión, la evasión y el contrabando.
“Esto requiere, más allá de las amenazas de cárcel, un trabajo eficaz de la DIAN, para obtener dineros que siguen sin ser detectados y que le hacen un fuerte daño a la economía del país”, afirmó la congresista Robayo Bechara.
Bogotá, 3 de noviembre de 2022

Así lo asegura la Sociedad Colombiana de Cirugía Plástica Estética y Reconstructiva que invita a exigirlo a través del actual sistema de salud.
A las mujeres que padecen cáncer de mama, la Sociedad Colombiana de Cirugía Plástica Estética y Reconstructiva (SCCP) les recuerda una buena noticia: Existe la posibilidad de la reconstrucción mamaria inmediata o tardía.
María Isabel Cadena Ríos, presidente de la agremiación, explica que este tipo de cirugía plástica reconstructiva es una opción amparada por el sistema de salud vigente en Colombia.
“Es importante decirles a las pacientes que tienen la oportunidad de reconstruirse las mamas, en caso de tener esta enfermedad. Es un derecho y está contemplado en el sistema de salud”, asegura la vocera de la SCCP.
En este mismo contexto, manifiesta que antes de proceder hay que romper con el existente mito en muchas pacientes, relacionado con la creencia de que ‘si se reconstruyen las mamas esto les aumentará el riesgo para que el cáncer vuelva a manifestarse’, lo cual no es verdad; pero sí debe quedar claro que el procedimiento depende del tumor maligno que se tenga y el tratamiento al que está siendo sometida.
“Este tipo de pacientes tienen derecho a la reconstrucción. Esto se maneja en grupos multidisciplinarios, del cual hacen parte el cirujano plástico, oncólogo clínico, cirujano oncólogo, mastólogo, entre otros. Todo un equipo que está dispuesto a brindar ayuda y soporte para estos casos”, sostiene la doctora Maria Isabel Cadena Ríos.
Estos equipos multidisciplinarios realizan juntas médicas donde se definen las conductas de los pacientes y sus tratamientos, incluyendo la opción de reconstrucción mamaria inmediata o tardía.
Cabe destacar que la reconstrucción mamaria ha tenido una gran evolución en los últimos tiempos en Colombia, donde se han incorporado técnicas de alta complejidad, utilizando los propios tejidos de las pacientes.
Los procedimientos en cirugía plástica tienen riegos y complicaciones, sin embargo, debe medirse el impacto psicológico en la paciente al no tener la mama, por ejemplo, las dificultades para vestirse, usar ropa deportiva, al comprar un sostén, como también su impacto en la sensualidad, sexualidad y feminidad.
Finalmente, la vocera de la SCCP advierte que el cáncer de mama no es solo en mujeres, sino que lo pueden padecer hombres por lo que se hace necesario practicarse el autoexamen, siguiendo las recomendaciones de los especialistas.
Panorama mundial del cáncer de mama
A propósito del impacto de la enfermedad en el mundo, según el Observatorio Global de Cáncer (Globocan), en 2020 se produjeron más de 2,3 millones de casos nuevos y 685.000 muertes por cáncer de mama,
Además, destaca que las tasas de incidencia varían según la zona geográfica. Por ejemplo, en algunos países asiáticos y africanos se presentan 40 casos en promedio por cada 100 mil mujeres; mientras que, en Australia, Nueva Zelanda, América del Norte y en regiones de Europa es de 80 casos por cada 100.000 mujeres.
En cuando a mortalidad, en el 2020 se reportaron cerca de 10.000 fallecimientos, en un alto porcentajes, puesto que en el hombre no es muy común y la medida señala que por cada 100 mil de ellos se registra un caso.
“Se observó menor variación geográfica para la mortalidad; sin embargo, los países en transición continúan teniendo una parte desproporcionada de muertes por cáncer de mama en relación con los países en transición. Para 2040, se prevé que la carga del cáncer de mama aumente a más de 3 millones de casos nuevos y 1 millón de muertes cada año debido únicamente al crecimiento y el envejecimiento de la población”, asegura el organismo mundial a través de sus estadísticas, ratificando que “el cáncer de mama es el cáncer más común en todo el mundo”.
En lo que respecta a Colombia, según datos del Ministerio de Salud, el Instituto Nacional de Cancerología y Globocan, en febrero del presente año se registraron 15.509 casos. Indicadores del 2020 señalan que en el país hubo 47.710 fallecimientos por la enfermedad.
Mayor Información:
Doctora María Isabel Cadena, presidente de la Sociedad Colombiana de Cirugía Plástica Estética y Reconstructiva, teléfono: 3154110874
Ludys Ovalle Jácome, directora de Comunicaciones de la Sociedad Colombiana de Cirugía Plástica Estética y Reconstructiva, teléfono: 3113287385

Ante el Congreso de la república, la ministra de salud, Carolina Corcho aseguró que se necesitan $1,3 billones para ejecutar los programas previstos para el sector, tras señalar que se tuvo que ajustar el presupuesto porque en el anteproyecto del anterior gobierno se evidencvió un déficit de $8,1 billones.
De entrada ante los congresistas dijo que la unidad de Pago por Capitación (UPC) es el giro que el Estado cancela por cada uno de los afiliados al intermediario, es decir, a las Empresas Prestadoras de Salud (EPS), por eso “tenemos un problema muy grave porque la UPC se calcula por un autorreporte de intermediarios sin verificación, lo que significa que yo puedo autorreportar que a mí me paguen por lo que yo diga que hago, y ahí es donde vienen las irregularidades y esto es lo que ha pasado; llevamos tres décadas así en este país”.
Agregó que “Solo llevo un mes al frente de la entidad, pero lo que sí sabemos es que los autorreportes inflan el presupuesto de manera exagerada e impresionante”. Se refirió a las soluciones y dijo que la propuesta central se basa en el programa de “Salud preventiva para el impulso en la salud de las comunidades en los territorios”.
Señaló la ministra Carolina Corcho que “priorizamos $1,3 billones para este plan”, pero dejó en claro que el programa cuesta mucho más. “Colombia ha pasado por más de tres décadas con una amnesia en salud pública y el país debe saldar eso”, enfatizó.
Salud preventiva
Dijo que el modelo de salud preventiva tiene recursos por $776.724 millones. “Este programa requiere una infraestructura, ya que en ese sentido el país tiene un atraso principalmente en zonas rurales y dispersas, donde viven más de 22 millones de colombianos”, indicó.
“Es inaceptable que se haya abandonado una parte del país donde hay un atraso y por eso queremos empezar haciendo una inversión para recuperar puestos de salud y crear centros de atención primaria en salud, así como fortalecer los hospitales”, enfatizó la ministra Corcho.
Se refirió al hospital San Juan de Dios, destacando que es otro de los proyectos que tiene el Ministerio para optimizar la salud, al igual que la modernización del Instituto Nacional de Cancerología, catalogado como uno de los centros de pensamiento más importantes de América Latina, al que se destinarían $70 mil millones aproximadamente con el objeto de dotarlo en tecnología para la atención de toda la comunidad que requiere tratamientos para el cáncer.
Enfatizó en la construcción de infraestructura hospitalaria. “Sabemos que en casi todos los departamentos hay ‘elefantes blancos’, no hay nada más difícil en Colombia que construir un centro de salud, y por eso con todo el rigor técnico esto tiene que cambiar, porque las construcciones de salud las llamaremos estructuras de la paz”.
Otro de los temas previstos dentro de las políticas, entre otros, son las ambulancias fluviales. “Colombia necesita cerca de 54 vehículos navegables para transportar al personal médico y a los pacientes, lo que requiere de una inversión de $31.982 millones. Han sido tres décadas donde esto ni siquiera se ha pensado”, afirmó Corcho.
Bogotá, D. C, 15 de septiembre de 2022
Redacción Ecos Salud

Prensa Senado.- La salud mental de los colombianos se volvió un tema alarmante y aún más, relevante, por los efectos de la pandemia del coronavirus, que está preocupando a los legisladores de Colombia.
La senadora Ayde Lizarazo Cubillos, (Partido MIRA), presentó ponencia favorable al proyecto de ley que garantiza el ejercicio pleno del Derecho a la Salud Mental, su atención integral, iniciativa aprobada en la Cámara de Representantes y a consideración para tercer debate en la comisión séptima del senado.
En la exposición de motivos del proyecto la senadora Lizarazo Cubillos señala que fundamentalmente se trata de cumplir con el precepto constitucional: “Corresponde al Estado organizar, dirigir y reglamentar la prestación de servicios de salud a los habitantes y de saneamiento ambiental conforme a los principios de eficiencia, universalidad y solidaridad… Toda persona tiene el deber de procurar el cuidado integral de su salud y la de su comunidad”.
Dentro de los argumentos que justifican la ponencia positiva de la congresista del partido MIRA, pone de presente, “en Colombia según el DANE, anualmente fallecen 2.363 personas a causa del suicidio. Las tasas durante 2017, 2018 y 2019, habían permanecido de 4 por cada 100.000 habitantes y subió a 6 por 100.000 (DANE, 2019). Las principales causas según el Instituto Nacional de Medicina Legal y Ciencias Forenses son: enfermedades físicas o mentales, maltrato o violencia sexual, muerte de seres queridos, conflictos de pareja y dificultades socioeconómicas”.
En su informe, a consideración de sus colegas de la comisión séptima, la congresista recordó que en el 2019 el ministro de salud Juan Pablo Uribe afirmó: “Al menos el 40,1% de la población entre 18 y 65 años de edad ha sufrido o sufrirá alguna vez de un trastorno mental, en el país son la segunda causa de enfermedad y serían la primera si no hubiera estigmatización pues parte de quienes padecen estas enfermedades prefieren no recibir tratamiento por temor al rechazo social”.
Casos en el Mundo
La senadora Lizarazo en su ponencia destacó la situación mundial de las enfermedades mentales. Dijo que según cifras de la ONU del año 2020, en países donde se perciben ingresos bajos y medianos, más del 75% de la población que sufre algún problema de salud mental, no puede acceder a ningún tratamiento. “En promedio los países invierten el 1% del presupuesto dedicado a la salud para la salud mental a pesar de que cada dólar que se invierte representa una mejora en trastornos como la depresión lo que representa a su vez un rendimiento de 5 dólares en mejora a la salud y productividad”.
Se refirió en la ponencia a las cifras de la Organización Panamericana de la Salud, OPS: “Los trastornos mentales, neurológicos y por el consumo de drogas representan el 10% de las causas de muerte en el mundo, 1000 millones de personas viven con un trastorno mental, 1 de cada 5 niños y adolescentes padece una enfermedad mental, 3 millones de personas mueren por el consumo excesivo de alcohol y una persona en el mundo se suicida cada 40 segundos. En los adultos mayores enfermedades como el Alzheimer y la depresión contribuyen significativamente al deterioro de la salud. En las Américas prevalecen enfermedades como la demencia en un 8,48% en adultos mayores de 60 años”.
Afirma la congresista Lizarazo Cubillos que en el caso de Colombia la baja coordinación interinstitucional en la gestión de la salud mental, las barreras que se encuentran en el entorno de los individuos y las dificultades que impiden prestar una atención integral a las personas que padecen trastornos mentales, que aumentaron por la pandemia del coronavirus, fueron los aspectos fundamentales que llevaron a tramitar dicha iniciativa en el Congreso.
Objetivos fundamentales
Si la iniciativa es aprobada por el legislativo, las acciones propuestas dentro de la Política Nacional de Salud Mental debe cumplir los siguientes principios:
-Inclusión social y no discriminación por motivo de enfermedad mental.
-Prevención y atención integral temprana.
-Protección especial de menores y adultos mayores.
-Confidencialidad.
-Derecho a la atención e intervención psicológica, farmacológica o social según las necesidades, tanto en consulta externa como en hospitalización; y al debido diagnóstico.
-Fortalecimiento, formación y fomento continúo de la red de atención en salud mental, en el ámbito público, privado, familiar, del tercer sector y de las entidades religiosas para la prevención y atención integral de pacientes y sus familias.
-Economía
-Eficiencia y celeridad en los trámites.
-Acceso oportuno y claro a la información.
-Innovación y progresividad en la atención integral.
-Respeto irrestricto a la convicción espiritual y de conciencia del paciente y su red de apoyo.
Atención enfermos de la calle
Dentro de los 17 artículos que forman parte del proyecto se destaca que el Gobierno Nacional, coordinará con las demás entidades del Estado, entes territoriales y autoridades municipales, estrategias para atender a las personas en condición de habitabilidad de calle con enfermedad mental, por dependencia a sustancias psicoactivas, o por causa de la misma enfermedad; prestándole la atención integral a esa población.
El Gobierno desarrollará planes, programas y proyectos encaminados a la formalización y fomento de la economía del cuidado, que impulsen la oferta de bienes y servicios en materia de salud mental y del cuidado de pacientes, así como apoyo a los cuidadores.
Garantizar tratamientos
Destaca en uno de sus artículos el proyecto que la entidad prestadora de salud deberá asegurar la continuidad del tratamiento. No podrá suspender en ningún momento la formulación de medicamentos para el diagnóstico de trastornos de salud mental. También se exige atención Especial al Adulto Mayor, fomento a la formación y a la Investigación de esas enfermedades, así como apoyo espiritual a quienes la sufren.
La iniciativa está pendiente para que se incluya en el orden del día de la comisión séptima de la corporación.
Bogotá, D. C, 9 de noviembre de 2021
El magistrado de la Corte Constitucional Alberto Rojas paró un embargo ordenado por el Juzgado 15 Civil del Circuito de Barranquilla, por considerar que es una medida desmedida y que pone en riesgo la salud de miles de usuarios en el sistema de salud en Colombia.
El magistrado Rojas destaca que las cuentas maestras son inembargables porque tienen recursos destinados al sistema de salud, y estas deben garantizar la atención a los colombianos.
Se trata de una deuda de Coomeva EPS de $2.000 millones con la firma Sabbeg Radiología, lo que originó un proceso ejecutivo.
El caso llegó al Juzgado en mención y el juez consideró que el problema se solucionaría embargando una cuenta maestra por un valor de $53.000.000.000, recursos destinados en su mayoría a pacientes de alto riesgo, con enfermedades como cáncer.
El magistrado Rojas consideró que no es apropiado, sin embargo enfatizó que “el decreto de medidas provisionales no significa en manera alguna un prejuzgamiento sobre la controversia, pues no debe entenderse como una medida anticipatoria del sentido del fallo, sino como un mecanismo dúctil orientado a propiciar la efectividad de la protección de los derechos”, señala en el auto.
Rojas teniendo en cuenta la garantía del derecho a la vida, con dicha medida, instó al Banco AV Villas para que en un tiempo perentorio de 24 horas que se tienen en cuanta a partir de la notificación de la misiva, proceda a adoptar la medidas para desbloquear las cuentas maestras abiertas por Coomeva EPS y administradas por la Administradora de Recursos del Sistema de Salud, Adres.
También ordenó al Juzgado 15 Civil del Circuito de Barranquilla abstenerse de ordenar la entrega de títulos de depósito judicial a cualquiera de los ejecutantes y/o sus apoderados en el proceso ejecutivo.
Freno al abuso y al derecho fundamental de la salud
La Red Nacional de Veedurías, que ya había denunciado la gravedad de este tipo de embargos e incluso la existencia de un posible cartel de embargos, celebró la decisión del magistrado.
“La Corte Constitucional le pone freno al abuso de los recursos, protegiendo el derecho fundamental a la salud y la vida de los afiliados a Coomeva, al igual que el patrimonio público”, señaló el veedor Pablo Bustos.
Luego de las denuncias realizada por la Red de Veedurías, la Procuraduría le pidió explicaciones a otro de los jueces señalados de supuestamente ordenar embargos, al parecer irregulares. La Procuraduría General de la Nación le pidió al Juzgado 35 Civil de Bogotá explicaciones sobre la manera en la que se estarían adelantado algunos procesos. El ente de control, el primero de septiembre, envió una carta en la que indicó que según el marco legal algunas cuentas son inembargables sobre todo si el dinero proviene de los recursos generales de participación.
Bustos indicó que ese dinero embargado pone en riesgo la vida de 20.000 pacientes con cáncer y otras patologías de alta complejidad. Al parecer, en el despacho del juez 35 estarían cursando alrededor de 67 procesos relacionados con el sistema de salud. “Algunos ejecutivos y algunos pocos declarativos, en donde se han decretado medidas cautelares, el cual tendría como propósito presentar demandas millonarias que terminan con frecuencia en manos de los mismos jueces y despachos judiciales“, indicó la Procuraduría basándose en los hechos de relevancia denunciados.
Embargos desmedidos
La Red de Veedurías se refirió a varios casos que tienen que ver con el mismo tema y que involucra a la EPS Medimás que tiene una deuda con Global Life Ambulancias S. A. S., firma que inició un proceso de embargo por $48.000 millones. “El monto es 24 veces superior a la deuda, algo exagerado; los bancos solo embargarían un 100 % más, es decir, 4.000 millones”, advierte Bustos.
Bistos señaló que otro tema que llama la atención es que dicha firma está tratando de contratar con el Ejército colombiano.
¿Así van a actuar con la salud de los uniformados?”, se preguntó Bustos.
Según la Reed Nacional de Veedurías, el tema es tan delicado y de tanta gravedad que ya la Comisión interamericana de Derechos Humanos, CIDH, está enterada del tema para garantizar los derechos de los usuarios del sistema de salud en Colombia.
Bogotá, D. C, 9 de septiembre de 2021
Redacción Ecos Salud

El Presidente Iván Duque anunció que el Gobierno Nacional ampliará la Emergencia Sanitaria por 90 días más.
Según el jefe de Estado colombiano, el objetivo es fortalecer la vacunación masiva en el territorio nacional, así como la reactivación económica y continuar con los protocolos de bioseguridad.
Desde Seúl en Corea del Sur, donde hace una visita oficial, el mandatario colombiano dijo que “sobre esa materia voy a emitir un pronunciamiento, con el Ministro Fernando Ruiz. Creo que la condición de pandemia sigue existiendo a nivel mundial; todavía estamos lejos de ver superada la pandemia y, por lo tanto, nosotros vamos a extender la emergencia sanitaria por 90 días más”, precisó.
Agregó que mientras continúe la pandemia se deben mantener las condiciones sanitarias de emergencia hasta que no se reduzcan los contagios y las muertes, pero fue enfático en señalar que el objetivo es vacunar a 35 millones de personas con las dos dosis al finalizar el 2021.
Bogotá, D. C, 26 de agosto de 2021.
Redacción Ecos salud.

Según la cifra dada a conocer por el Ministerio de Salud, este fin de semana, el Gobierno superó lo estipulado antes de finalizar el mes de junio.
Las regiones con más dosis aplicadas son Bogotá con 3.246.446 vacunas, Antioquia con 2.573.057 y Valle del Cauca con 1.593.467.
Bogotá, D. C, 27 de junio de 2021
Redacción Ecos Salud


